Nadczynność tarczycy – objawy, przyczyny, sposoby leczenia
Nadczynność tarczycy to zaburzenie, w którym gruczoł tarczycowy produkuje więcej hormonów, niż potrzebuje organizm. Najczęstszymi przyczynami tego stanu są choroba Gravesa-Basedowa i wole guzkowe toksyczne. Nadczynności tarczycy towarzyszy szereg objawów związanych ze wzmożonym metabolizmem organizmu. Sprawdź, w jaki sposób lekarz stawia rozpoznanie i na czym polega leczenie zbyt wysokiego poziomu hormon�ów tarczycy.

Polecane

Co to jest nadczynność tarczycy? Przyczyny nadczynności tarczycy
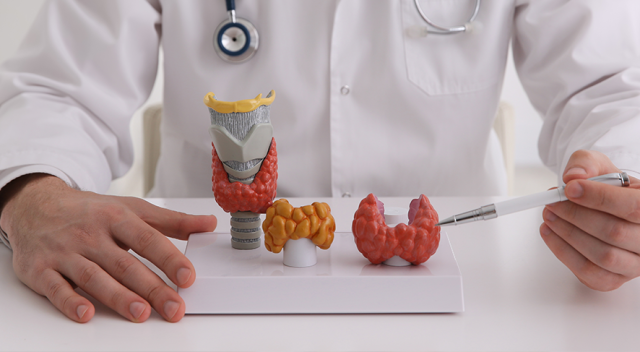
Tarczyca to narząd znajdujący się pod stałą kontrolą przysadki mózgowej. W gruczole tarczycowym produkowane są hormony, z których najważniejsze to trijodotyronina (T3) i tyroksyna (T4). Związki te wpływają na metabolizm organizmu i regulują pracę większości tkanek. Ilość produkowanych hormonów tarczycowych determinowana jest poziomem hormonu tyreotropowego (TSH), uwalnianego przez przysadkę mózgową. Zależności pomiędzy tarczycą a przysadką mózgową najogólniej można przedstawić w następujący sposób – wysoki poziom hormonów tarczycy powoduje spadek uwalniania TSH, niski poziom hormonów tarczycy zwiększa produkcję TSH.
Nadczynność tarczycy jest jednym z częściej występujących schorzeń endokrynologicznych. Znana jest też jako hipertyreoza. To stan charakteryzujący się nadmierną produkcją hormonów przez gruczoł tarczycowy. Rzadziej choroba jest wynikiem leczenia zbyt dużymi dawkami hormonów tarczycy, zaburzenia pracy receptorów wiążących hormony tarczycowe czy zaburzenia ich metabolizmu.
Wśród najczęstszych przyczyn nadprodukcji hormonów tarczycowych wymieniamy:
chorobę Gravesa-Basedowa – ma podłoże autoimmunologiczne, organizm wytwarza przeciwciała, które pobudzają gruczoł tarczycowy do wytwarzania hormonów, gdyż naśladują fizjologiczne działanie TSH,
wole guzkowe toksyczne – tzw. choroba Plummera, w której dochodzi do pojawienia się w miąższu tarczycy guzków wytwarzających hormony tarczycy, które znajdują się poza kontrolą przysadki mózgowej.
Do rzadszych przyczyn nadczynności tarczycy należą m.in.:
podostre zapalenie tarczycy (związane z wcześniej przebytą infekcją wirusową),
nadczynność w przebiegu wola Hashimoto,
spożywanie nadmiernych ilości jodu,
guzy przysadki mózgowej, które produkują TSH,
tyreotoksykoza ciężarnych – obniżenie TSH przez hCG,
poporodowe zapalenie tarczycy.
Jakie są objawy nadczynności tarczycy?
Nadczynność tarczycy przedstawić można jako zespół rozmaitych objawów chorobowych. W jej przebiegu obserwuje się m.in.:
obniżoną tolerancję na ciepło,
przyspieszone tętno,
wzmożoną produkcję potu,
drażliwość, zwiększoną nerwowość, stany lękowe,
spadek siły mięśniowej i drżenie mięśni,
wytrzeszcz oczu,
zaburzenia koncentracji,
tachykardię (pracę serca powyżej 100 uderzeń/minutę), kołatanie serca,
częstsze oddawanie moczu,
przyspieszoną perystaltykę jelit, biegunki, spadek masy ciała pomimo dotychczasowego sposobu żywienia, a nawet zwiększonego apetytu,
bezsenność,
powiększenie obwodu szyi na skutek rozwoju wola (miąższowego lub guzowatego),
zaburzenia cyklu miesiączkowego.
Typowe dla nadczynności tarczycy są objawy skórne. W przebiegu choroby dochodzi do pojawienia się tzw. skóry aksamitnej, która jest delikatna, gładka, ciepła. Na skutek urazu mechanicznego rozwinąć się może dermografizm, czyli pokrzywka dermograficzna. W nadczynności tarczycy ma miejsce wzmożona praca gruczołów łojowych, co sprzyja powstawaniu łojotokowego zapalenia skóry. Może dojść do obrzęku przedgoleniowego, przebarwień na powiekach górnych, osłabienia struktury włosów, wzmożonej łamliwości paznokci. Istnieje ryzyko onycholizy, która prowadzi do tzw. paznokci Plummera. Rzadkim objawem jest akropachia, czyli bolesne pogrubienie i zaokrąglenie dystalnych paliczków palców.
Nadczynność tarczycy – jakie badania?
Rozpoznanie nadczynności tarczycy opiera się w pierwszej kolejności na wywiadzie z chorym i badaniu przedmiotowym. Przy podejrzeniu choroby gruczołu tarczycowego lekarz zleca badanie stężenia TSH. Na możliwą nadczynność tarczycy wskazywać będzie niski poziom tego hormonu. Nieprawidłowe wyniki są podstawą do wykonania badania stężenia hormonów tarczycowych, czyli trójjodotyroniny i tyroksyny. Wysoki ich poziom obserwuje się przy nadczynności tarczycy. Uzupełnieniem badań laboratoryjnych jest badanie stężenia przeciwciał anty-TG i anty-TPO. Anty-TG to przeciwciała skierowane wobec tyreoglobuliny, czyli białka biorącego udział w produkcji hormonów tarczycowych. Anty-TPO to przeciwciała skierowane wobec peroksydazy, czyli substancji uczestniczącej w procesie syntezy hormonów tarczycowych.
Jako kolejne w rozpoznaniu nadczynności tarczycy zlecane są badania obrazowe. Z reguły wystarczające jest USG tarczycy. Badanie to pozwala m.in. na ocenę kształtu, rozmiaru, lokalizacji, struktury gruczołu tarczycowego i stwierdzenie niepożądanych zmian w jego obrębie. Przy niepewności diagnostycznej zlecona może zostać scyntygrafia tarczycy, umożliwiająca dokładne określenie przyczyn nadmiernej produkcji gruczołów tarczycowych. W ciężkich diagnostycznie przypadkach wykonywane jest biopsja i analiza histopatologiczna pobranej tkanki.
Leczenie nadczynności tarczycy
W leczeniu nadczynności tarczycy wyróżnić można:
leczenie zachowawcze – postępowanie farmakologiczne – opiera się przede wszystkim na lekach przeciwtarczycowych (tzw. tyreostatyki), które regulują produkowanie hormonów tarczycowych (tiamazol, propylotiouracyl), oraz na lekach β-adrenolitycznych, które ograniczają część objawów nadczynności tarczycy (np. propranolol),
metody radykalne – leczenie jodem radioaktywnym (izotopem 131I); operacyjne usunięcie części/całości tarczycy podejmowane jest w ciężkich przypadkach po uzyskaniu prawidłowej czynności gruczołu dzięki wcześniejszej farmakoterapii,
prowadzenie zdrowego stylu życia, w tym przede wszystkim odpowiednia dieta.
Nieleczona nadczynność tarczycy, nieprawidłowo stosowane lub źle dobrane leki na nią wiążą się z ryzykiem przełomu tarczycowego. To stan znacznego nasilenia nadczynności tarczycy, w którego konsekwencji dochodzi do niewydolności wielonarządowej. Objawy przełomu tarczycowego stanowią m.in.: biegunka, nudności i wymioty, rozlany ból brzucha, gorączka, tachykardia z migotaniem przedsionków, ostra niewydolność serca, nadciśnienie tętnicze, żółtaczka i niewydolność wątroby, senność, śpiączka. Przełom tarczycowy to stan bezpośredniego zagrożenia życia, który wymaga pilnej interwencji medycznej. Nie jest znane dokładnie podłoże przełomu tarczycowego, lecz do jego powstania predysponować mogą m.in.: stan po operacji gruczołu tarczowego, zastosowanie kontrastu jodowego, silny stres, poród, ciąża, choroba infekcyjna, nagłe odstawienie leków tyreostatycznych.
- K.D. Burman, L. McKinley-Grant, Dermatologic aspects of thyroid disease, „Clin Dermatol” 2006, t. 24, nr 4, s. 247–255.
- H. Jastrzębska, Przełom tarczycowy, „Postępy Nauk Medycznych” 2006, nr 4, s. 136–139.
- K. Tłoczek, Wpływ chorób tarczycy na skórę, „Kosmetologia Estetyczna” 2015, t. 5, nr 4, s. 441–443.
- M.J. Woźniak, B. Matyjaszek-Matuszek, Najczęstsze błędy w diagnostyce i leczeniu chorób tarczycy, „Lekarz POZ” 2022, nr 5, s. 330–337.

Powyższy materiał ma wyłącznie charakter edukacyjno-informacyjny, nie jest poradą lekarską i nie zastępuje konsultacji z lekarzem. Przed zastosowaniem się do wskazówek lub informacji o charakterze specjalistycznym zawartych w Welbi należy skonsultować ich treść z lekarzem. Welbi dokłada najwyższych starań, aby treść publikowanych materiałów był najlepszej jakości, ale nie ponosi odpowiedzialności za ich zastosowanie bez konsultacji z lekarzem.
Najchętniej czytane