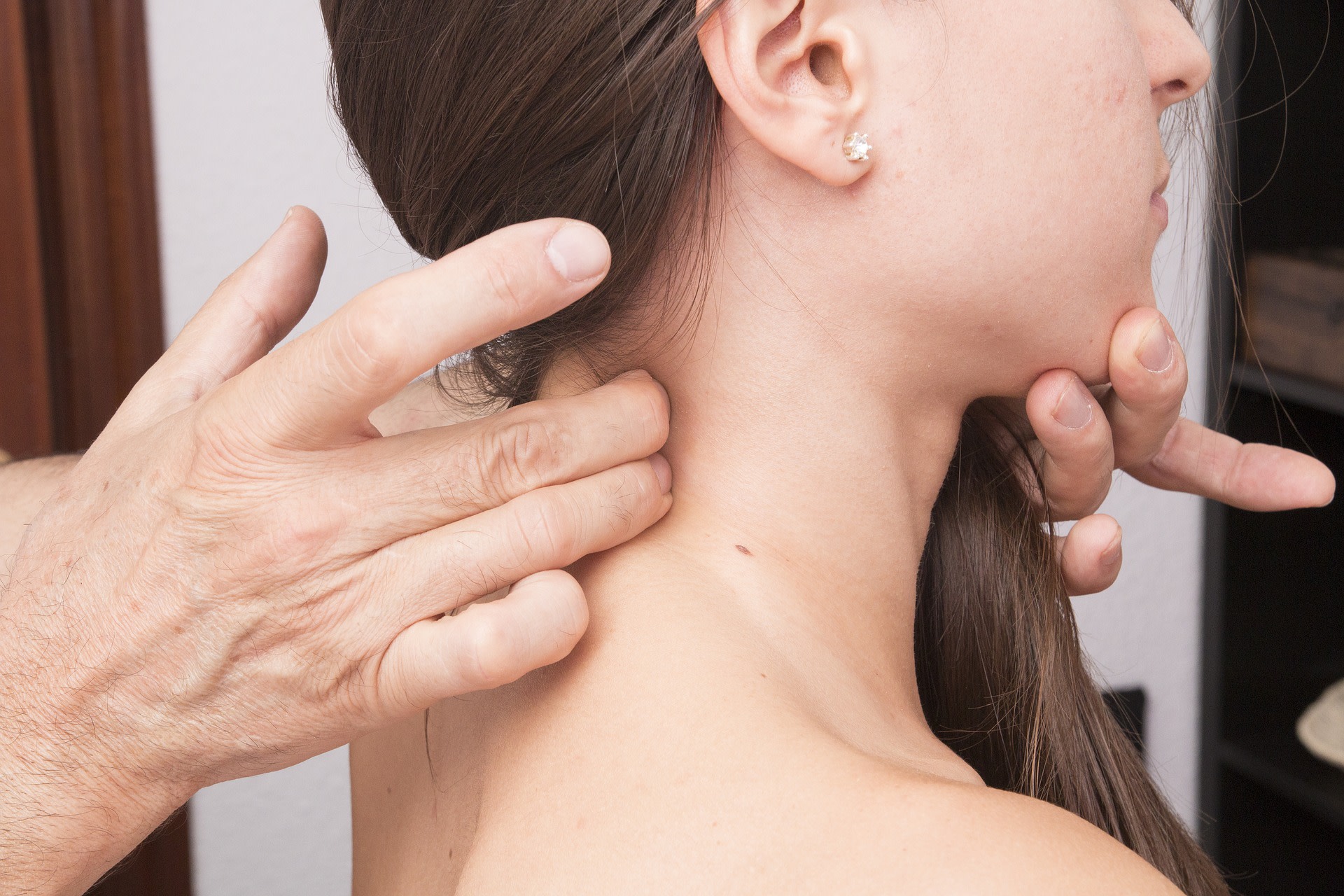
Jak wygląda półpasiec na szyi?
Półpasiec charakteryzuje się występowaniem na skórze pęcherzyków najczęściej w obrębie twarzy i tułowia. Zmiany mogą dotyczyć całego ciała, także miejsc nietypowych, jak np. szyja i kończyny. Podobnie jak ospa wietrzna, jest wywoływany przez wirusa VZV, ma jednak nieco inny przebieg. Zajrzyj i dowiedz się więcej o objawach i leczeniu półpaśca na szyi.
Polecane




Czym jest półpasiec?
Półpasiec to choroba zakaźna, która jest spowodowana przez infekcję tym samym wirusem, co ospa wietrzna, czyli Varicella zoster virus (VZV). Należy on do grupy Herpes, do której zalicza się także m.in. wirus powodujący opryszczkę. Po przebyciu pierwotnej infekcji, czyli ospy wietrznej, lokalizuje się najczęściej w zwojach nerwów czuciowych, gdzie pozostaje w formie utajonej do końca życia.
Mechanizm zachorowania na półpasiec jest nietypowy. W odróżnieniu od większości chorób zakaźnych (w tym także ospy wietrznej) infekcja nie rozwija się krótko po kontakcie z zakażoną osobą, lecz przeważnie w wyniku reaktywacji utajonego w organizmie wirusa. Do takiej sytuacji dochodzi najczęściej u osób starszych, w momencie trwałego lub czasowego obniżenia odporności, pod wpływem leczenia immunosupresyjnego oraz u pacjentów chorych na nowotwory czy cukrzycę.
Jak można zarazić się półpaścem?
Zakażenie zarówno ospą wietrzną, jak i półpaścem (choć o wiele rzadziej) następuje drogą kropelkową i przez bezpośredni kontakt z chorym w aktywnej fazie infekcji. Wtórna forma zakażenia jest dużo mniej zaraźliwa niż pierwotna. Może być groźna tylko dla osób, które nie miały dotychczas kontaktu z wirusem VZV i powoduje wystąpienie ospy wietrznej, nie zaś samego półpaśca. Przechorowanie zapewnia zwykle trwałą odporność, a nawroty choroby zdarzają się niezwykle rzadko.
Jakie są objawy półpaśca na szyi?
Objawy zwiastunowe poprzedzają wystąpienie charakterystycznych dla półpaśca zmian skórnych o około 3–4 dni. Należą do nich najczęściej: piekący, kłujący i pulsujący ból, świąd skóry oraz uczucie mrowienia. Dolegliwości pojawiają się lub zaostrzają pod wpływem dotyku. Dodatkowo mogą im towarzyszyć objawy ogólne, takie jak: gorączka lub stan podgorączkowy, gorsze samopoczucie, osłabienie i ból głowy.
Zmiany skórne różnią się w zależności od okresu choroby. Na początku dominują plamki i rumień, które po 1–2 dniach przekształcają się pęcherzyki. Po mniej więcej tygodniu zmiany skórne przyjmują postać nadżerek i strupów, które po pewnym czasie odpadają. Częstymi powikłaniami wysypki w przebiegu półpaśca są blizny lub przebarwienia. Wykwity lokalizują się w obrębie dermatomu, czyli obszaru skóry unerwionego przez jeden nerw zajęty przez wirusa VZV. Najczęściej zmiany skórne w półpaścu dotyczą tułowia i twarzy, ale mogą występować także w innych miejscach, np. na szyi czy na kończynach. W ostrej fazie choroby, a niekiedy i w okresie zdrowienia, pojawiają się także ból, świąd oraz objawy ogólne.
Jakie mogą być konsekwencje półpaśca?
Ryzyko wystąpienia powikłań po przechorowaniu półpaśca rośnie wraz z wiekiem. Jednym z najczęstszych problemów, jaki zgłaszają pacjenci, jest nerwoból popółpaścowy. Lokalizuje się on w miejscu, gdzie wcześniej występowały zmiany skórne, i utrzymuje się długo po ustąpieniu objawów. Przewlekły ból może znacznie utrudniać pacjentom codzienne funkcjonowanie i obniżać komfort życia, dlatego wymaga leczenia.
Nieleczone zmiany, które występują w obrębie gałki ocznej i oczodołu („półpasiec oczny”), mogą prowadzić do zapalenia rogówki i upośledzenia widzenia. Jeżeli wirus zajmuje z kolei nerwy w okolicy uszu („półpasiec uszny”), pacjenci najczęściej skarżą się na ból ucha, szum uszny, niedosłuch i zawroty głowy.
Jak wygląda leczenie półpaśca na szyi?
Najczęściej rozpoznanie stawia się na podstawie informacji udzielanych przez chorego i charakterystycznego obrazu klinicznego. Rzadko potrzebne są inne specjalistyczne badania.
W terapii półpaśca ważną rolę odgrywają leki przeciwwirusowe, głównie acyklowir. Leczenie należy rozpocząć jak najszybciej po wystąpieniu objawów, aby zapobiec ewentualnym powikłaniom. Istotne jest także łagodzenie dolegliwości, które poprawia komfort chorowania. Opiera się przede wszystkim na podawaniu leków przeciwbólowych i przeciwświądowych, jeżeli zachodzi taka potrzeba. Szczególną czujność powinno wzbudzić zachorowanie na półpasiec u ciężarnej, ponieważ znajdują się one w grupie szczególnego ryzyka.
Szczepienia ochronne pomagają chronić przed zachorowaniem na półpasiec, ciężkim przebiegiem choroby i ewentualnymi powikłaniami. W Polsce profilaktyka opiera się przede wszystkim na podawaniu preparatu przeciwko ospie wietrznej. W Stanach Zjednoczonych i niektórych krajach europejskich jest zarejestrowana także szczepionka przeciwko półpaścowi.
- S. Jabłońska, S. Majewski, Choroby skóry i choroby przenoszone droga płciową, Wydawnictwo Lekarskie PZWL, Warszawa 2010, s. 108–110.
- E. Kuchar, Półpasiec, „Medycyna Praktyczna” 2017.
- P. Sampathkumar, L.A. Drage, D.P. Martin, Półpasiec i nerwoból popółpaścowy, „Medycyna po Dyplomie” 2009, nr 12.

Powyższy materiał ma wyłącznie charakter edukacyjno-informacyjny, nie jest poradą lekarską i nie zastępuje konsultacji z lekarzem. Przed zastosowaniem się do wskazówek lub informacji o charakterze specjalistycznym zawartych w Welbi należy skonsultować ich treść z lekarzem. Welbi dokłada najwyższych starań, aby treść publikowanych materiałów był najlepszej jakości, ale nie ponosi odpowiedzialności za ich zastosowanie bez konsultacji z lekarzem.
Najchętniej czytane